- Đại cương
1.1. Sơ lược giải phẫu khớp gối
Khớp gối là khớp phức tạp bao gồm hai khớp: khớp giữa xương đùi và xương chày là khớp lồi cầu – ổ chảo, khớp giữa xương đùi và xương bánh chè là khớp phẳng.
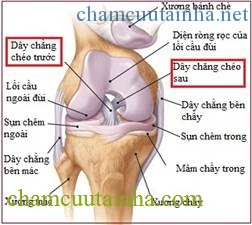
Hình 1: Cấu tạo khớp gối
– Lồi cầu xương đùi gồm lối cầu trong và lồi cầu ngoài, giữa hai lồi cầu là rãnh liên lồi cầu.
– Diện khớp trên của xương chày gọi là mâm chày, có mâm chày trong tiếp khớp với lồi cầu trong và mâm chày ngoài tiếp khớp với lồi cầu ngoài. Giữa mâm chày trong và mâm chày ngoài có gai mâm chày là các điểm bám của dây chằng chéo trước và dây chằng chéo sau.
– Sụn chêm: Sụn chêm trong hình chữ C nằm đệm giữa mâm chày trong và lồi cầu trong. Sụn chêm ngoài hình chữ O nằm đệm giữa mâm chày ngoài và lồi cầu ngoài. Sụn chêm trong gắn với bao khớp ở phía trong, sụn chêm ngoài gắn với bao khớp ở phía ngoài. Sụn chêm chia khoang khớp làm hai khoang, khoang trên sụn chêm và khoang dưới sụn chêm. Sụn chêm làm cho ổ chảo sâu thêm và sụn chêm trượt ra trước khi gấp gối và trượt ra sau khi duỗi gối.
– Dây chằng: Ngoài bao khớp, khớp gối được tăng cường bởi các dây chằng. Dây chằng bên trong (bên chày) và dây chằng bên ngoài (bên mác). Hai dây chằng chéo nằm ở giữa khớp, bắt chéo nhau hình chữ X là dây chằng chéo trước giữ cho mâm chày không bị trượt ra trước so với lồi cầu và dây chằng chéo sau giữ cho mâm chày không bị trượt ra sau so với lồi cầu. Phía trước có gân cơ bánh chè và các mạc phía trong và phía ngoài xương bánh chè. Phía sau có dây chằng khoeo chéo và dây chằng cung khoeo.
1.2. Sơ lược chức năng khớp gối
Khớp gối có hai loại vận động: vận động bản lề gấp-duỗi và vận động xoay nhưng vận động xoay chỉ thực hiện khi khớp gối ở tư thế gấp.
– Gấp – duỗi là vận động chính của khớp gối. Khi gấp có hai vận động là lăn và trượt. Động tác lăn ở khớp trên (khớp lồi cầu-sụn chêm) và động tác trượt ở khớp dưới (khớp chêm chày). Tầm vận động khớp gối ở động tác duỗi là 00 và động tác gấp là 1400. Trên thực tế người ta thấy rằng góc tối thiểu:
+ Gấp – duỗi 00 – 650 để có dáng đi bình thường trên đường phẳng.
+ Gấp – duỗi 00 – 750 để đi lên cầu thang tiêu chuẩn.
+ Gấp – duỗi 00 – 900 để xuống cầu thang.
+ Gấp – duỗi 00 – 1100 để đi xe đạp, xe máy.
– Xoay chủ động khớp gối chỉ xảy ra khi khớp gối ở tư thế gấp, xoay trong khoảng 250, xoay ngoài khoảng 300.
1.3. Vỡ mâm chày
1.3.1. Khái niệm
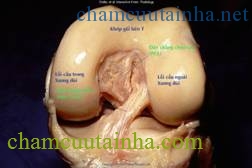
Mâm chày là phần xương xốp có bề mặt sụn cấu tạo nên một phần khớp gối. Khi người ta đứng hoặc đi lồi cầu xương đùi đè lên mâm chày và trọng lượng của cơ thể dồn lên mâm chày để xuống cẳng chân. Như vậy mâm chày là phần xương chịu sức nặng của toàn bộ cơ thể.
Mâm chày là phần xương xốp nên khi gãy dễ liền xương nhưng vì là xương xốp nên khi gãy dễ bị lún mất xương. Mâm chày có mặt sụn khớp nên khi gãy sẽ làm mất phẳng sụn khớp, bề mặt sụn khớp sẽ bị khấp khểnh. Khi nắn chỉnh không chính xác sẽ gây hạn chế vận động khớp và làm nhanh thoái hóa khớp về sau.
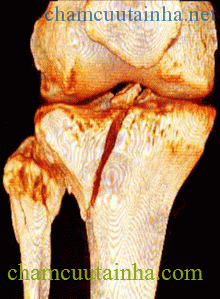
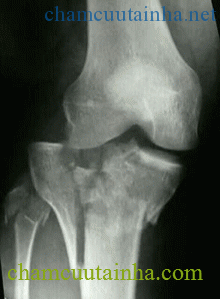
Hình 2: Vỡ mâm chày
Vì là xương xốp nên sau phẫu thuật kết xương bệnh nhân không được phép đi chống chân ngay sau phẫu thuật do mâm chày sẽ bị bung ra dưới sức nặng của cơ thể. Thời gian để xương liền khoảng ba tháng vì vậy sau ba tháng bệnh nhân mới được phép đi chống chân xuống đất và tăng lực chống chân dần dần cho đến khi chịu toàn bộ sức nặng của cơ thể mà không gây đau.
Tùy theo loại gãy xương, kiểu kết xương và trọng lượng bệnh nhân mà thời gian được phép đi chống chân có thể thay đổi nhưng không được dưới ba tháng. Thời gian bình phục để có thể đi lại bình thường, gấp duỗi gối bình thường thông thường khoảng 6 – 8 tháng.
1.3.2. Phân loại
Có nhiều cách phân loại gãy mâm chày của các tác giả khác nhau nhưng đều có những điểm chung là căn cứ vào loại gãy hình nêm, nén ép, hai bình diện.
– Hohl (1958) phân gãy mâm chày thành gãy có di lệch và gãy không di lệch. Gãy di lệch gồm nén ép khu trú, nén ép tách, lún hoàn toàn bình diện và gãy nát.
– Moore (1967) phân gãy mâm chày thành 5 loại:
+ Loại I: Gãy tách mâm chày trong theo mặt phẳng trán
+ Loại II: Gãy hoàn toàn một bình diện mà đường gãy bắt đầu ở khoang đối diện qua gai chày đến bình diện gãy.
+ Loại III: Gãy bong bờ chày (các loại gãy này thường có tỉ lệ cao kèm theo chấn thương mạch máu, thần kinh).
+ Loại IV: Chấn thương nén ép bờ chày kèm với tổn thương dây chằng đối bên.
+ Loại V: Gãy bốn phần mà gai chày bị tách ra từ bình diện và thân xương chày.
Phân loại của Moore đã tính đến hậu quả mất vững khớp gối.
– Schatzker (1979) phân ra 6 loại:
+ Loại I (gãy tách): Gãy chẻ hoàn toàn mâm chày ngoài tạo thành mảnh gãy hình chêm.
+ Loại II (lún-tách): Gãy chẻ mâm chày ngoài mà phần mặt khớp còn lại bị lún vào hành xương.

Loại I (gãy tách) mâm chày ngoài Loại I (gãy tách) mâm chày ngoài
Hình 3: Gãy mâm chày loại I và II (phân loại của Schatzker)
+ Loại III: Gãy lún hoàn toàn trung tâm của mâm chày ngoài mà bờ xương còn nguyên vẹn.
+ Loại IV: Gãy liên quan đến mâm chày trong và được chia thành hai loại nhỏ loại IVA là gãy tách, loại IVB là gãy lún.
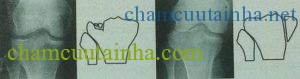
Loại III: Gãy lún trung tâm mâm chày ngoài Loại IV: Gãy mâm chày trong
Hình 4: Gãy mâm chày loại III và IV (phân loại của Schatzker)
+ Loại V: Gãy 2 diện mâm chày (trong và ngoài) mà đường gãy thường tạo thành chứ “Y” đảo ngược.
+ Loại VI: Gãy loại V có sự tách ra giữa hành xương và thân xương, có thể có độ nát khác nhau của một hay hai diện mâm chày và mặt khớp.
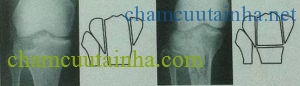
Loại V: Gãy hai diện mâm chày Loại VI: Gãy loại V có tách hành và thân xương
Hình 5: Gãy mâm chày loại V và VI (phân loại của Schatzker)
Phân loại của Schatzker hiện nay được sử dụng phổ biến vì nó tính đến phương pháp kết xương, hậu quả mất vững khớp. Honkonen và Jarvinen gần đây đã sửa loại VI trong phân loại của Schatzker thành hai loại nhỏ là nghiêng trong và nghiêng ngoài để tính đến kết quả chức năng khớp trong điều trị với di lệch gập góc còn lại.
– Phân loại của hiệp hội chấn thương chỉnh hình (OTA) dựa trên phân loại của AO/ASIF: đầu trên xương chày được qui định là đoạn 41 và được chia thành 3 loại chính.
+ Loại A là gãy ngoài khớp chia ra A1, A2 và A3

Hình 6: Loại A (phân loại AO)
+ Loại B là gãy một phần mặt khớp, chia ra :
B1: tách hoàn toàn.
B2: lún hoàn toàn.
B3: lún – tách.

Hình 7: Loại B (phân loại AO)
+ Loại C là gãy hoàn toàn mặt khớp, chia ra:
C1: gãy đơn giản mặt khớp và hành xương.
C2: gãy đơn giản mặt khớp và gãy nhiều mảnh hành xương.
C3: gãy nhiều mảnh mặt khớp.

Hình 8: Loại c (phân loại AO)
- Phục hồi chức năng sau phẫu thuật kết xương
2.1. Mục tiêu
– Giảm đau, giảm nề tại chỗ, tăng cường dinh dưỡng kích thích làm mau liền xương
– Duy trì trương lực cơ, phục hồi sức cơ đùi và cẳng chân bên tổn thương
– Phục hồi tầm vận động khớp gối trở lại bình thường.
2.2. Phương pháp
2.2.1. Giai đoạn 1: giai đoạn chưa được chống tỳ sức nặng lên chân tổn thương (thường kéo dài 3 tháng đầu)
2.2.1.1. Tuần đầu (1 – 7 ngày đầu)
– Mục tiêu:
+ Giảm đau, giảm nề.
+ Duy trì sức cơ, trương lực cơ đùi và cẳng chân bên tổn thương.
+ Bất động tương đối khớp gối nhưng duy trì tầm vận động các khớp lân cận.
– Phương pháp:
+ Đặt chân (cổ chân và gối) cao hơn mức tim (20 – 30cm trên mặt giường).
+ Chườm lạnh bằng túi nước đá hoặc túi nước lạnh lên vùng khớp gối cách lớp băng gạc và lớp khăn lót dày 1cm thời gian 10 – 15 phút/lần, 3 – 5 lần/ngày.
+ Tập gấp duỗi khớp cổ chân chủ động hết tầm 10 lần tăng dần lên 20 lần cho mỗi lần tập, tập 2 lần/ngày.
+ Tập co cơ tĩnh (co cơ đẳng trường) cơ đùi và cơ cẳng chân 10 lần tăng dần lên 20 lần cho mỗi lần tập, tập 2 lần/ngày.
+ Nâng chân lên khỏi mặt giường ở tư thế gối duỗi giữ càng lâu càng tốt sau đó hạ xuồng nghỉ 5 phút rồi nâng tiếp 10 lần, tăng dần lên 20 lần cho mỗi lần tập, tập 2 lần/ngày.
+ Khi đau giảm, khuyến khích bệnh nhân chủ động gấp và duỗi gối (loại trọng lực chi) bên tổn thương với biên độ càng rộng càng tốt trong phạm vi có thể chịu đựng được.
2.2.1.2. Tuần 2-4 (ngày 8 đến 30)
– Mục tiêu:
+ Giảm nề, tăng cường tuần hoàn dinh dưỡng để kích thích liền sẹo và can xương.
+ Duy trì trương lực cơ, tăng cường sức cơ đùi và cẳng chân bên tổn thương.
+ Tập tăng dần tầm vận động khớp gối. Tầm vận động khớp gối mong đợi: 00 – 650.
– Phương pháp:
+ Điều trị nhiệt nóng vào khớp gối tổn thương bằng bức xạ hồng ngoại hoặc túi nhiệt 20 phút/lần, 2 – 3 lần/ngày.
+ Điều trị từ trường vào khớp gối cường độ 0,8 – 1,5 mT, 20 phút/lần, 2 lần/ngày để kích thích can xương.
+ Tiếp tục tập vận động khớp cổ chân, co cơ tĩnh và nâng chân khỏi mặt giường như trước.
+ Tập gấp – duỗi khớp gối tăng dần mỗi lần gấp tăng 5 – 100 chủ động và thụ động bằng bàn tập, 20 phút/lần, 2 lần/ngày. Nếu sau ngừng tập trên 3 giờ mà vẫn đau hoặc sưng nề tăng là tập quá mức, cần giảm cường độ ở lần tập sau cho phù hợp.
+ Tập đi bằng nạng hoặc khung tập đi mà không tì sức nặng lên chân tổn thương.
2.2.1.3. Tháng thứ hai (tuần thứ 5 đến 8)
– Mục tiêu:
+ Tầm vận động khớp gối mong đợi: 0 – 900.
+ Tập đi bằng nạng không tì lên chân tổn thương.
– Phương pháp:
+ Tiếp tục điều trị nhiệt nóng và từ trường như trước.
+ Tiếp tục tập gấp duỗi khớp cổ chân, co cơ tĩnh và nâng chân lên khỏi mặt giường như trước.
+ Tập gấp – duỗi khớp gối tăng dần mỗi lần gấp tăng 5 – 100 chủ động và thụ động bằng bàn tập, 20 phút/lần, 2 lần/ngày.
+ Tập đi bằng nạng hoặc khung tập đi không tì lên chân tổn thương.
2.2.2. Giai đoạn được phép chịu sức nặng lên chân tổn thương
2.2.2.1. Tháng thứ ba (tuần thứ 9 -12)
– Mục tiêu:
+ Tầm vận động khớp gối mong đợi: 0 – 1100.
+ Chân tổn thương chịu sức nặng tăng dần lên 25% trọng lượng cơ thể.
– Phương pháp:
+ Tiếp tục điều trị nhiệt nóng và từ trường như trước.
+ Tiếp tục tập gấp – duỗi khớp cổ chân, co cơ tĩnh và nâng chân lên khỏi mặt giường như trước.
+ Tập gấp – duỗi khớp gối chủ động và thụ động tăng dần để đạt tầm vận động ít nhất 0 – 1100.
+ Tập đi bằng nạng hoặc khung tập đi có tì chân tổn thương tăng dần sức nặng tới 25% trọng lượng cơ thể.
2.2.2.2. Tháng thứ 4 đến tháng thứ 6
– Mục tiêu:
+ Tầm vận động khớp gối mong đợi: 0 – 1400.
+ Tăng dần sức nặng lên chân tổn thương dần dần đạt tới 100% trong lượng cơ thể.
– Phương pháp:
+ Tiếp tục điều trị nhiệt nóng và từ trường như trước.
+ Tiếp tục tập gấp – duỗi khớp cổ chân, co cơ tĩnh và nâng chân lên khỏi mặt giường như trước.
+ Tập gấp duỗi khớp gối chủ động và thụ động, tăng dần biên độ để đạt tới tầm vận động bình thường 0 – 1400.
+ Tập đi bằng nạng hoặc khung tập đi có tì chân tổn thương tăng dần sức nặng để đạt tới 100% trọng lượng cơ thể vào cuối tháng thứ 6.
2.2.2.3. Từ tháng thứ 7 trở đi
– Mục tiêu:
+ Tập dáng đi bình thường.
+ Tập hòa nhập gồm tự phục vụ và trở lại công việc.
– Phương pháp:
+ Tập dáng đi bình thường, cân đối không nạng.
+ Tập lên xuống cầu thang và đi trên các địa hình phức tạp.
+ Tập tự phục vụ và trở lại công việc
+ Tập đi bộ nhanh hoặc chạy bộ nhẹ nhàng.
- Phương pháp đánhgiá kết quả
3.1. Đánh giá mức độ đau
Mức độ đau được đánh giá theo thang điểm VAS. Dùng một thước chia các khoảng cách đều nhau từ 1 – 10 cho người lớn và các hình vẽ các vẻ mặt cho trẻ em. Hướng dẫn để bệnh nhân tự đánh giá có sự hỗ trợ của người đánh giá.
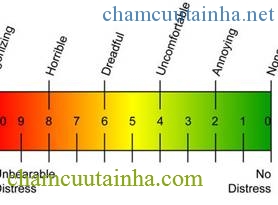

Hình 9: Thang điểm đánh giá mức độ đau VAS
Bảng 1: Đánh giá mức độ đau theo thang điểm VAS
| Mức độ đau | Điểm |
| Thỉnh thoảng thấy đau, hầu như không cảm nhận hoặc phải nghĩ đến nó. | 1 |
| Đau nhẹ, thỉnh thoáng thấy đau nhói | 2 |
| Đau làm người bệnh phải chú ý, mất tập trung trong công việc nhưng có thể thích ứng được. | 3 |
| Đau vừa phải, bệnh nhân có thể quên đi cơn đau khi đang làm việc, không cần dùng thuốc giảm đau. | 4 |
| Đau nhiều hơn, bệnh nhân không thể quên đau sau nhiều phút, vẫn có thể làm việc được | 5 |
| Đau nhiều làm ảnh hưởng đến sinh hoạt hàng ngày, khó tập trung. | 6 |
| Đau nặng, ảnh hưởng đến các giác quan và hạn chế nhiều đến sinh hoạt hàng ngày của bệnh nhân, ảnh hưởng đến giấc ngủ. | 7 |
| Đau dữ dội, hạn chế nhiều đến sinh hoạt hàng ngày, cần phải nỗ lực nhiều. | 8 |
| Đau kinh khủng, kêu khóc, rên rỉ không kiểm soát được, đòi phải được dùng thuốc giảm đau | 9 |
| Đau không thể nói chuyện được, nằm liệt giường và có thể mê sảng | 10 |
3.2. Đánh giá mức độ sưng nề khớp gối, mức độ teo cơ đùi và cẳng chân
Đo vòng chi so sánh với bên lành.
3.3. Đo tầm vận động khớp gối
Sử dụng thước đo góc hai cành, đo và đánh giá kết quả theo phương pháp zero.
3.4. Lượng giá chức năng khớp gối
Lượng giá theo thang điểm Lysholm (Lysholm Knee Scale 1985), tổng 100 điểm, trong đó dáng đi 5 điểm, đau 25 điểm, chống đỡ xuống chân tổn thương 5 điểm, sưng nề 10 điểm, kẹt khớp 15 điểm, lên xuống cầu thang 10 điểm, tính ổn định của khớp 25 điểm, ngồi xổm 5 điểm:
Bảng 2: Thang điểm Lysholm (Lysholm Knee Scale 1985)
| 1. Khập khiễng | 2. Đau | ||
| Không có | 5 | Không có | 25 |
| Nhẹ hay thỉnh thoảng | 3 | Đau nhẹ khi hoạt động nặng | 20 |
| Nặng và thường xuyên | 0 | Đau nhiều khi hoạt động nặng | 15 |
| 3. Dùng dụng cụ trợ giúp khi đi lại | Đau nhiều khi đi bộ > 2km | 10 | |
| Không cần | 5 | Đau nhiều khi đi bộ < 2km | 5 |
| Dùng nạng hay gậy | 2 | Lúc nào cũng đau | 0 |
| Không đứng được | 0 | 4. Sưng gối | |
| 5. Kẹt khớp | Không có | 10 | |
| Không bị kẹt khớp và không có cảm giác vướng kẹt | 15 | Có khi hoạt động nặng | 6 |
| Có cảm giác vướng ở trong khớp nhưng không bị kẹt | 10 | Có khi hoạt động bình thường | 2 |
| Thỉnh thoảng bị kẹt khớp | 6 | Lúc nào cũng sưng | 0 |
| Kẹt khớp thường xuyên | 2 | 6. Lên cầu thang | |
| Luôn biểu hiện kẹt khớp | 0 | Bình thường ` | 10 |
| 7. Lỏng khớp | Hơp khó khăn | 6 | |
| Không có | 25 | Phải bước từng bước | 2 |
| Đôi khi, có khi chơi thể thao và hoạt động nặng | 15 | 8 Ngồi xổm | |
| Đôi khi có trong hoạt động sinh hoạt hàng ngày | 10 | Dễ dàng | 5 |
| Thường có trong sinh hoạt hàng ngày | 5 | Hơi khó khăn | 4 |
| Mỗi khi bước đi đều có | 0 | Không thể ngồi gấp gối > 900 | 2 |
| Hoàn toàn không thể | 0 | ||
Cách đánh giá:
A (rất tốt): 95 – 100 điểm.
B (tốt): 84 – 94 điểm.
C: (trung bình): 65 – 83 điểm.
D (kém): < 65 điểm.
Nguồn: Hà Hoàng Kiệm (2015). Vật l trị liệu và Phục hồi chức năng. Giáo trình dùng cho đại học. Bộ môn VLTL – PHCN HVQY. NXB QĐND.


