PHỤC HỒI CHỨC NĂNG ÁP XE PHỔI
I.ĐẠI CƯƠNG
Áp xe phổi là ổ mủ trong một vùng phổi hoại tử thành hang cấp tính hoặc mãn tính, nguyên phát hoặc thứ phát không do vi khuẩn lao. Áp xe phổi có thể một ổ hoặc nhiều ổ.
Thường do vi khuẩn yếm khí tìm thấy trong răng, lợi bị viêm (89%).
II.CHẨN ĐOÁN
1.Các công việc chẩn đoán
1.1. Hỏi bệnh
– Sốt, mệt mỏi, sút cân, thiếu máu,đau ngực?
– Ho, khạc đờm mủ, đờm và hơi thở có mùi thối?
– Tìm đường vào của vi khuẩn: ởkhoang răng miệng, mũi họng, các dị vật đường thở.
1.2. Khám lâm sàng
– Sốt cao, rét run, mệt mỏi, sút cân, thiếu máu là dấu hiệu của một viêm phổi.
– Triệu chứng chủ yếu: ho, khạc đờm mủ nhiều, có thể ộc mủ; đờm và hơi thở thối, đau ngực.
– Khám phổi: gõ đục, phổi nhiều ral ẩm, có thể có tiếng cọ màng phổi, có thể thấy tiếng thổi ống, thổi hang nếu ổ áp xe lớn. Nếu có biến chứng tràn mủmàng phổi thì có dấu hiệu tràn dịch, tràn khí màng phổi.
1.3. Chỉ định xét nghiệm cận lâm sàng
– XQuang phổi: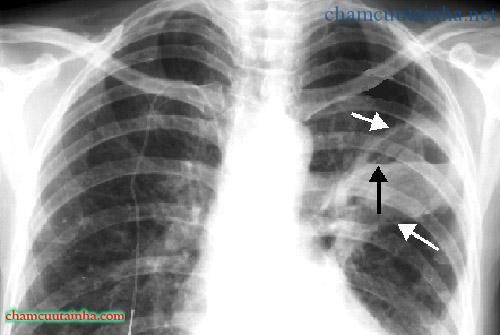
+ Giai đoạn đầu: có hình ảnh khí nước trong đám đông đặc.
+ Giai đoạn áp xe phổi: hình ảnh ổ áp xe có thành dày, trong lòng có mức nước ngang.
– CT ngực: hình ảnh mức nước hơi với thành dầy. Có thể đánh giá tình trạng tổn thương phổi kèm theo.
– Bệnh phẩm chẩn đoán xác định vi khuẩn học:
+ Cấy đờm mủ bệnh nhân khạc ra + kháng sinh đồ.
+ Nội soi phế quản hút bệnh phẩm xét nghiệm.
+ Cấy máu tìm vi khuẩn.
– Xét nghiệm máu:
+ Công thức máu: Bạch cầu tăng cao, tỷ lệ bạch cầu đa nhân trung tính tăng cao.
+ Tốc độ lắng máu tăng cao, CRP tăng cao
+ Phản ứng miễn dịch huỳnh quang, nếu nghi ngờ áp xe phổi do amíp
2.Chẩn đoán xác định
Lâm sàng:
+ Khởi đầu đột ngột với các triệu chứng ho, sốt, khạc đờm mủ, ộc mủ hôi thối;
+ Khám phổi có hội chứng đông đặc; hội chứng hang hoặc chỉ nghe có ral ẩm, ral nổ.
– XQuang phổi: hình ảnh ổ ápxe với thành hang dầy.
– CTM: Bạch cầu tăng cao, tốc độ máu lắng tăng cao.
3.Chẩn đoán phân biệt
– K phổi áp xe hóa hang.
– Kén phổi bội nhiễm.
– Giãn phế quản hình túi cục bộ.
– Hang lao.
4.Chẩn đoán nguyên nhân
– Do vi khuẩn: thường do vi khuẩn yếm khí.
– Nấm: Aspergillus, Candida Albicans.
– Ký sinh trùng: amíp, sán lá phổi.
III. PHỤC HỒI CHỨC NĂNG VÀ ĐIỀU TRỊ
1.Nguyên tắc phục hồi chức năng và điều trị
– Giải thích cho người bệnh an tâm do triệu chứng ộc mủ thường làm cho người bệnh hoảng hốt.
– Vệ sinh răng miệng và tăng cường vệ sinh ống nhổ.
– Đảm bảo chế độ dinh dưỡng.
2.Các phương pháp và kỹ thuật phục hồi chức năng
Vật lý trị liệu phục hồi chức năng chỉ áp dụng khi ổ áp xe phổi có đường thông ra khí quản và bệnh nhân hết sốt.
2.1. Mục đích
– Làm sạch ổ mủ, giúp mủ trong ổ áp xe thoát ra ngoài dễ dàng.
– Gia tăng chức năng hô hấp.
2.2. Chương trình
– Thông mủ bằng các phương pháp ho hiệu quả, áp dụng kỹ thuật dẫn lưu tư thế phối hợp vỗ và rung. Các phương pháp này áp dụng tuỳ theo toàn trạng và sức khoẻ của bệnh nhân.
– Tập thở cơ hoành ở các vị thế, chú ý giai đoạn đầu tập vật lý trị liệu (VLTL)không nênthở cơ hoành ở tư thế phổi bệnh nằm bên dưới vì sẽ gây tình trạng ứ khí trong ổ áp xe và không áp dụng thở vào sâu mà chú ý thở ra dài.
– Nếu bệnh nhân áp xe phổi được chỉ định phẫu thuật thì sẽ áp dụng VLT như bệnh nhân trước và sau phẫu thuật lồng ngực.
* Trước phẫu thuật
+ Mục đích
– Tâm lý trị liệu.
– Hướng dẫn cách làm thông thoáng đường thở.
– Gia tăng chức năng hô hấp.
– Ngăn ngừa biến dạng lồng ngực, duy trì tầm vận động các khớp.
+ Chương trình
– Giải thích cho bệnh nhân vì sao phải tập VLTL, vì sao bệnh nhân phải phẫuthuật và an ủi động viên bệnh nhân.
– Tập thởbụng, thở ngực và hướng dẫn bệnh nhân các kỹ thuật thông đàm, ho có hiệu quả. Ki ểm tra xem bệnh nhân tập các kỹ thu ật này có chính xác không vìbệnh nhân hay chủ quan và khi m ổ xong bệnh nhân sợ đau sẽ thực hiện khó.
* Sau phẫu thuật
– Chương trình tập như những bệnh nhân sau phẫu thuật lồng ngực.
– Mục đích như trên và phải tập VLTL càng sớm càng tốt, phải vận động các chi để tránh huyết khối tĩnh mạch.
+ Ngày đầu tiên:
– Đặt bệnh nhân nằm nghiêng bên lành.
– Thở bụng.
– Thở ngực vùng mổ.
– Thông đàm bằng các phương pháp đã hướng dẫn trước khi mổ, chú ý nâng đỡ vết mổ.
– Vận động nhẹ tứ chi và gồng cơ tứ đầu.
+Những ngày sau:
– Tập tăng tiến các chương trình vận động, cho bệnh nhân ngồi và tập trong thế ngồi.
– Tập thở, chú ý bên phổi bị phẫu thuật.
– Tập đi kết hợp tập hít thở.
Trước khi xuất viện:Khuyến khích bệnh nhân tự tập theo các bài tập đã được hướng dẫn.
3.Các điều trị hỗ trợ khác
– Đảm bảo chế độ dinh dưỡng.
– Đảm bảo cân bằng nước điện giải, cân bằng kiềm toan.
– Giảm đau, hạ sốt.
IV.THEO DÕI VÀ TÁI KHÁM
– Mủ được dẫn lưu tốt, thường sốt dưới 2 tuần.
– 50% bệnh nhân bình phục sau 4 tuần, còn lại bình phục sau 6-8 tuần.
– Hội chứng đông đặc tồn tại 3 tháng sẽ xóa hết nếu điều trị khỏi.
– 3 tháng không khỏi sẽ biến chứng thành ápxe mạn tính.
Trích: Hướng dẫn chẩn đoán, điều trị của chuyên ngành Phục hồi chức năng 2014 của Bộ y tế: Số 3109/QĐ-BYT


